スポーツ界・ビジネス界などで多く採用されてきた"コーチング"。技術や知識を伝授するティーチングに対し、当人の"気付き"を促し、それに基づいて立てられた目標の達成を支援する点に特徴がある。米国ではこのところ医療界での導入が相次いでいるが、日本においてもこの動きが始まっている。医療現場におけるコーチングの対象は患者向けと医療スタッフ向けに大別できる。たとえば前者では慢性疾患や難病を持つ患者のモチベーションを引き出し、治療に前向きに取り組むようにする支援ツールとして。後者は医療スタッフ間のコミュニケーションを良くしてチームのパフォーマンスを向上させる組織活性化ツール、あるいは組織改革を担うリーダー育成ツールとして、という具合だ。コーチングを医療にどう役立てるか、組織を超えて事例を報告しあいながら考察していこうというメディカルコーチング研究会も2011年4月に発足。医師や看護師、薬剤師、栄養士などの医療従事者が会員となり、現在は200名ほどの規模になっている。医療現場においてコーチングはどのように医療安全に結びつくのか取材した。

名古屋第二赤十字病院が本格導入
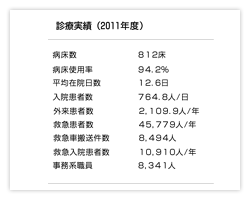
名古屋市東部の昭和区に位置する名古屋第二赤十字病院は、今年になってコーチングのトレーニングプログラムの導入を決定した。同院の病床数は812。救急医療、高度医療、災害救護、がん診療、周産期医療、地域医療の連携などを担っており、文字通り地域の中核病院である。同院が導入するのはコーチ・エィ(東京・千代田区)が開発した医療スタッフ向け専用のMCTP(メディカル・コーチ・トレーニング・プログラム)。国内の一定規模の病院でコーチ・エィが提供するトレーニング・プログラムを全病院的に採用する初のケースだ。
職員を対象としたその説明会が4月6日金曜日の午後5時半から、病院1階にある研修ホールにて行われた。事前の呼びかけ、掲示板等での告示により、この日は役付き職員とコーチングに関心を持つ職員、合わせて156名が参加した。3月27日の1回目の説明会にも139名が参加したという(全職員数は約1600名)。
会の冒頭、就任6年目の石川清院長が導入の狙いについて語った。
「当院は世間から比較的良い病院と言われているのは確かだと思いますが、(医療安全推進室が担当する)患者苦情の件数はなかなか減らない。看護師の離職率も一時は全国平均になったものの、また高くなってそのまま高止まりになっている」と、2つの具体的な病院評価の指標をあげ、さらなる改革が必要と訴えた。
トレーニングプログラムの内容
その後、MCTPを提供するコーチ・エィによるプログラムの概要説明があった。
それによると直接コーチ・エィ認定コーチによるトレーニングを受けるのは院長をはじめ、診療科の副部長・係長以上の肩書きを持つ者、および希望者の中から選抜される25人で期間は約8か月間。まずはオンラインの電話会議にて全9課程1回55分のクラスを37回受講する。1〜8の課程はコーチングの基礎編で、企業などからの参加者と共にトレーニングを行う。9の課程は医療現場でのマネジメントや患者接遇の場でのコーチング活用法が入っており、MCTPの中核をなす内容だ。
受講は院内、自宅、出張先のホテルなど固定電話のある場所であればどこでも可能で、その都度、自身の都合に合った時間帯のクラスを選択して受講する。25人は受講と平行して、自ら所属する部署にてコーチとなり、部下や同僚5名を対象にコーチングを実践する。ロールプレイなどの仮想ではなく職場という現場でリアルなコーチングを実践することで、組織全体への波及を狙う。この自ら行うコーチングについては、別に設けられたコーチ・エィの認定コーチとの1対1の電話によるセッションで報告をしたり質問をしたりしてコーチングの知識・技量をソフィスティケートしていく。
以上のトレーニングの開始前と終了後にアセスメント(評価)を行う。たとえば部下から見たビフォー・アフターといった評価法である。「気付きを促す質問力」「行動へつなげる質問力」などの項目があり、トレーニング後、どれくらい進歩したかをグラフで示すのである(※図6 「受講前後の変化」)。MCTP受講者25人はトレーニング達成の程度を具体的にするひとつの目安として、日本コーチ協会が付与する認定メディカルコーチの資格取得を目指す。
コーチング導入の背景
石川院長が病院経営の最高決議機関である幹部会で、コーチング導入について提案したのは今年の2月だ。その瞬間、ほとんどの幹部たちは驚きの表情をしたという。
それに先立ち、石川院長は年頭の管理会議の挨拶で「一大決意をもって最高の病院になるという目標を設定した」とぶちあげた。診療部長たちの反応は「また院長がなにか病院改革案をやろうとしている」といったふうで総じて冷淡だったそうだ。だが病院の総合受付、外来のブックスタンドなどでも入手でき、誰もが見ることのできる病院報でも「最高の病院とは、職員のみなさんが日々の仕事にやりがいを持ち、患者さんに行っている医療やサービスは最高であると信じ、患者さんもそれを感じている病院」と"公言"。以降も院内の会合等で繰り返し発言して、院長は本気だ、と診療部長たちも受け取るようになった。
石川院長は言う。
「導入の説明会であげた患者さんの苦情件数や看護師の離職率などはわかりやすい指標だから、ここ数年ずっと言ってきたこと。その改善策はいろいろやってそれなりに成果はあったものの、効果は一時的であったりして根本的な改善には至っていない。それは何故か。よくよく考えてみると、大きな原因にコミュニケーション不足の問題があるのではないかと思うようになった。実際現場に行ってみるとそういう光景をしばしば目にするのです。その点を改善するにはコーチングが恰好と思うに至ったのです」
導入するに当たっては、導入して何を目指すのか明確にした方が説得力がある。そこで「最高の病院になる」という目標を掲げた。一見すると抽象的でつかみどころがない、と受け取られかねないが、「1600名の全職員が共有でき、しかも患者の理解と協力を得るためには単刀直入な方がよい」と考えた。
かわりに目標達成の手法は実際的にした。たとえば院長を含む10名前後のメンバーで構成する「最高の病院になるためのプロジェクト」を即座に立ち上げ、取り組むべき課題を抽出し、必要とされる各種実行チームを編成する。その人選も迅速に行う。ともするとここまで行って尻切れトンボになりがちだが、その後も活動状況、進捗状況を不断に見ていき、評価を加えていくというものだ。実行チームは「職員満足度を高めるチーム」「患者満足度を高めるチーム」などが想定されている。
石川院長はこのようにしてコーチング導入に向けて地ならしをし、再度の幹部会で「病院改革は一部の部署でやっても効果は薄い。やるなら全病院的にやろう」と説得した。院長の熱意もあって幹部会はMCTP導入を了承した。
石川院長がこのように病院改革に熱心に取り組む理由は、医療機関を取り巻く環境の変化が次々と押し寄せているからという。大きなものが2つあり、1つ目は病院経営の環境の変化をあげる。
「きびしくなる一方の診療報酬体系、高度化・高額化する医療機器、高価な電子カルテの導入、患者サービスやアメニティのための投資...。これらの変化は全部が医療安全とも直結し、無関心ではいられません。一方、インターネットの普及などによって医療機関を比較できる情報があふれ、多くの患者が病医院を選ぶようになっています。これらの変化に対応するため医療機関は経営戦略なくしては生き残れない時代になっているのです」
2つ目は医療の質を担保するコンセプトの変化をあげる。
近年医療界ではEBMと併せてチーム医療(集学的医療)が重視されるようになった。これにより治療法の選択肢や患者への説明機会が増え、患者の決定をしばしば仰がなければならなくなった。チーム医療では医療スタッフ間の意見の交換も必須だ。必然的にナラティブ・ベイスド・メディスン(対話を重視した医療)が主流になりつつあり、これを無視すると遅れた医療とみなされかねない状況になってきた。
「このような変化にともなう医療を行っていくには、従来の権限や権威を越えて、あるいは職種や肩書きを超え、対話によって患者さんや医療チームを動かす新しい形のコミュニケーションスタイルが必要で、それが早急に求められているのです。ここにコーチング導入の最大の意義があります」
医療でコーチングを役立てる実際例と想定シーン
医療でコーチングがどのように利用されているのか。それはどのような効果があるのか。実例をメディカルコーチング研究会の世話人代表である東海大学医学部血液・腫瘍内科の安藤潔教授に聞いた。安藤教授は1997年より医療にコーチングを導入し、それらの成果を「難病患者を支えるコーチング・サポートの実際」「がん患者を支えるコーチング・サポートの実際」「メディカル・コーチングQ&A 医療・看護の現場からの質問40」などの著書で紹介している。
国内で行われた本格的な学術研究としては、東北大学大学院医学系研究科肢体不自由学分野・出江紳一教授の「神経難病患者へのコーチング介入効果に関する研究」(2006年)と「介護予防マネジメントに対するコーチング技法の応用」(2008年)が公表されている。いずれも厚生労働省の厚生科学研究費補助金を受けて行われた研究であり、前者は難治性疾患克服研究事業、後者は長寿科学総合研究事業の研究テーマとして採択された。
「難病でも介護予防のケアマネジメントでも、患者や利用者本人の意欲を引き出し、本人が望む生活の目標を明らかにして、その達成に必要なサービスを選ぶことが強調されています。しかし利用者の意欲をどのように引き出すかが問題です。そこで相手の自発的な行動を促すコミュニケーション技術であるコーチングによる研修カリキュラムを作成してケアに生かすという研究を行ったのです」(安藤教授)
たとえば指導が必要な患者・利用者に対し、コーチの資格を持った医師が中心となり、看護師・薬剤師・栄養士などと連携し、電話で日常的なケアをフォローするといったアプローチ例が報告されている。
出江教授は医療安全に必要なコミュニケーションスキルのアップにもコーチングを活用した。教授は国際コーチ連盟(ICF)プロフェッショナル認定コーチの資格を持っており、同大病院の医師、看護師、管理栄養士、薬剤師らのコメディカルスタッフ、研究室事務職員からコーチングを学びたいという人材を募集し、トレーニングを行った。名古屋第二赤十字病院が取り入れたプログラムのプロトタイプといっていい内容だ。その結果、トレーニング前後では、「相手の話を途中でさえぎったり、否定したりすることなく最後まで聞く」などの能力が飛躍的に高くなった。さらに「自分の考えを伝える前に、相手の考えを尋ねる」といったような相手の気付きを促す能力のアップが顕著だった(2011年6月の第13回医療マネジメント学会学術総会発表資料より引用)。
医療スタッフを対象としたコーチング導入のもうひとつの実例として、安藤教授は高知県の竹下病院の取り組みをあげた。同院の岡林純賀子看護部長は、看護師へのキャリアコーチングを通じて離職率を低下させ、病院経営にも良い効果をもたらしたことを報告している。
コーチングは1日で数十名の患者を相手にする一般の病医院や大学病院の外来の日常診療においても役に立つか? 安藤教授にこう水を向けると、即座に「役に立ちます」と答えた。
「そういった忙しい状況では医師は患者さんへの情報伝達や指示に終始します。たとえば服薬のコンプライアンスがよくない患者さんがいたとして、『薬はちゃんとのんでいますか?』『だめじゃない、それじゃ治らないよ』といったやりとりになりがちです。でもコーチングのトレーニングを受けた医師だと、薬をのめない理由を引き出して、次にとるべき行動に結びつけるんですね。そこに服薬コンプライアンスの悪い根本的な事情が潜んでいるかもしれない。それはもしかすると医療安全にも関わる重要なヒントかもしれないのです。その視点を持てるかどうかに大きな違いが出てくる場合もあるのではないでしょうか」
名古屋第二赤十字病院の石川院長にも、コーチング導入で期待できる効果について聞いてみた。院長の持論に、職員満足度と患者満足度とは表裏一体の関係というのがある。では患者満足の大前提である医療安全に、コーチングはどう役立つか?
「医療従事者(職員)を単なる労働力として捉え、効率ばかりを求めると、過不足のない医療や手厚いサービスはできません。それは職員の心のゆとりから生まれるもので、職員の満足度が高く、かつ意欲的に取り組んでいる職場でなければなりません。そうでなければ患者さんを満足させることはできないと思うのです。職場において職員の自発的な目標の設定を促すコーチングは労務環境マネジメントの観点からしても有用であり、また個人の専門性のスキルアップとしても役に立ち、職員の満足度の向上に貢献すると思います。それは必ず患者満足度に反映され、医療安全にも役に立つと確信します」(石川院長)
課題は導入効果のエビデンスの確立
患者向けのコーチングでは多くのエビデンスが報告されている一方で、医療スタッフ向けのコーチングに関しては、現在のところ確固たるエビデンスはない。先に紹介した東北大学の取り組みをはじめとする報告はいずれもパイロットスタディであり、今後の研究が期待される領域である。
名古屋第二赤十字病院の導入では、職員や患者の満足度を向上させる狙いがあるから、それをバイアスなくどうやって計測するか、といった課題もあるだろう。
「今、『medical coaching』というキーワードでネット検索すると600近い英文論文がヒットします。その半数は2008年以降に発表されたものです。従って 医療分野でコーチングの活用を目指す者は、それらのエビデンスのレベルを理解し、自らもより高いレベルのエビデンスを発信していくことが求められているのです。たとえばチーム医療でコーチングを導入した事例とそうでない事例を前向き研究で比較し、予後に有意差が出るなどの結果が出るとブレイクスルーになるかもしれません」と前出の安藤教授は言う。
それらを踏まえて、本年の「日本コーチ協会第14回年次大会」(2012年6月23日) は、医療におけるコーチングの展望 日米の視点から〜というテーマで開催される。どんな報告がなされるか、注目したい。