7月上旬、日本臨床検査標準協議会(JCCLS、渡邊清明会長・慶応大学医学部教授)は標準採血法のガイドラインを初めて作成し、真空採血管による採血手順を公表した。昨年末、厚生労働省が非滅菌の真空採血管からの逆流による細菌感染への対応策の通知を出してから、その採血方法を巡って医療現場の混乱が続いていた。JCCLSのガイドラインで混乱は収まるのか-。ガイドラインのポイントとその後の真空採血管を巡る動きを追った。
医療現場の混乱を招いた厚労省の通知
真空採血管による採血手順を巡る混乱は、厚労省が昨年11月に出した通知が発端となっている。真空採血管を製造・販売する企業に対して、採血時の逆流を防止するための方法を製品の添付文書に記載するとともに、医療機関に周知徹底するよう求めたものだ。
その内容は、「駆血帯を装着した状態で採血管をホルダーに挿入しないこと」「採血管が室内温度に戻らないうちに採血を行わないこと」「採血針を抜くまで、患者の腕の血管を圧迫したり、動かしたりしないこと」など。また、「採血時に患者の腕が常に下向き(アームダウン)になるよう」求めている。
通知のきっかけは、昨年10月の日本臨床検査医学会総会で発表された、藤田保健衛生大学短期大学衛生技術科教授の勝田逸郎さんらの研究だ。国内で流通している真空採血管を調査したところ、一部にセラチア菌など8種類の細菌を検出。採血方法によっては、それらが採血管から逆流して患者の体内に入り、細菌感染の危険性のあることが判明した。
この研究結果は、マスコミによってテレビ放映されたこともあり、患者の意識も高まった。真空採血管の滅菌の有無や採血方法について、医療機関などに問い合わせが相次いだ。厚労省はこれら一連の動きを受けて、通知を出すに至った。
ところが、通知に従って採血した結果、医療現場では問題が浮上した。採血管をホルダーに装着する前に駆血帯を外すと、患者によっては採血がしにくくなったり、採血に時間がかかり、患者の待ち時間が増えるようになったからだ。その結果、医療従事者からは、厚労省の示した方法に疑問を投げかける声も聞かれるようになった。
医療従事者によるガイドラインの作成
そこでこの問題の解決にあたろうと立ち上がったのが、日本臨床検査標準協議会(JCCLS)だ。同協議会は臨床検査の標準化を目的に、1985年に産、官、学の会員によって設立された団体だ。
JCCLSは、医師や看護師、臨床検査技師、医療器材メーカーなどをメンバーとする「標準採血法検討委員会」を2月に設置。厚労省の担当者にもオブザーバーとして参加してもらい、合計3回にわたって採血の手順について検討した。それが7月上旬に公表された、「標準採血法ガイドライン第1版」だ。
このガイドラインをとりまとめた委員長の渡邊卓さん(杏林大学医学部臨床検査医学教授)は、「これまで採血方法のガイドラインはなく、医療機関の中でさえ採血方法が統一されていなかった。今回のガイドラインは患者の安全性を考慮した上で、採血がスムーズに行える最も合理的な方法として提示した。これを参考にしながら、各医療機関の置かれている事情を踏まえて、採血手順を見直してもらえればよい」と、話す。
ガイドラインは、真空採血管と注射器による2通りの採血手順を提示。手順の根拠や注意点なども盛り込んでいる。また、巻末にはガイドラインの作成にあたり議論となった点を「Q&A」として紹介。駆血帯を外すタイミングによるメリット・デメリットなどにも触れている。
焦点となっている駆血帯を外すタイミングについては、1回の採血に必要な真空採血管のうち、最後の採血管をホルダーから抜いた後に外すこととした。この点は、採血管を装着する前に駆血帯を外すよう求めている厚労省の見解と異なっている。
ただし、JCCLSが示す手順を踏むには、真空採血管が滅菌化され、ホルダーを患者ごとに交換するとともに、アームダウンの姿勢をとることなどを前提条件としている。
「滅菌化された真空採血管を使用するなどの前提条件を遵守すれば、最後の採血管を抜いた後に駆血帯を外しても、逆流によるリスクは最小限に抑えられると判断した」と、渡邊卓さんは手順を決定した理由をこう話す。
真空採血管の滅菌化を巡る海外の事情
真空採血管による採血方法を巡る混乱には、採血管からの逆流をいかにして防ぐかという問題と、採血管内部の非滅菌という問題がある。
そのうち真空採血管の滅菌状況については、前出の勝田さんらの研究によって、国内で流通している真空採血管の約8割が滅菌処理されていなかったことがわかっている。滅菌処理されているのは、当時、欧米メーカーの製品のみだった。
勝田さんは真空採血管内の細菌汚染の状況を15年前から研究しているが、2003年までのデータによると、汚染率が改善されている採血管もあれば、逆に高まっているものもあった(表1参照)。これら研究結果を基に、以前からメーカーに滅菌化するよう忠告していたが、「なかなか改善されなかった」と、勝田さんは漏らす。
そもそも欧米では、滅菌処理された真空採血管が主流になっているという。1970年代に、カナダの病院で、非滅菌の真空採血管からの逆流による敗血症が発生した経緯があるからだ。これを受けてカナダでは、1979年から法律で滅菌処理されていない真空採血管の使用を禁止している。
また、米国では米国臨床検査標準化委員会(NCCLS)が、滅菌処理された採血管の使用を強く勧めている。さらに、国際標準化機構(ISO)は、1995年に「ISO6710」において採血管の滅菌を義務づけている。
厚労省も今回の騒動を受けて、今年1月、真空採血管を製造・販売する企業に対して、遅くとも今年7月1日までに滅菌処理した製品に切り替えるとともに、11月末までに市場で非滅菌の真空採血管が流通しないよう指示している。
今回、真空採血管を製造する国内メーカー3社に確認したところ、いずれも7月までに滅菌処理した製品に切り替えたという回答を得た。ただ、市場には従来品である非滅菌の真空採血管も流通しているため、完全に切り替わるまでにはもう少し時間がかかりそうだ。
ホルダーの使い回しによる交差感染のリスク
しかし、真空採血管が滅菌処理されたからと言って、採血管からの逆流の問題が解決されるわけではない。
「採血管内の抗凝固剤などの内容物が逆流して体内に入り込み、アレルギーを起すこともある」と、勝田さんは警告する。
そこでJCCLSのガイドラインでは、採血管内の穿刺針が、採血中に血液に接触しないよう注意を呼びかけるとともに、患者の腕の角度が出来るだけ下向き(アームダウン)になるような台を使用するのが望ましいとしている。
さらに、ホルダーに付着した血液を介した患者間の交差感染も起こり得ると、JCCLSは指摘する。真空採血管をホルダーから抜く際、真空採血管に穿刺する側の針に装着されたゴムスリーブに血液が付着し、それがホルダーを介して別の患者の体内に入り込む危険性があるというのだ。そのため、患者ごとにホルダーを交換し、原則、使い捨てにするよう求めている。
「ガイドラインをまとめるにあたり、医療現場でホルダーが相当数、使い回しされている実態も明らかになった。それによる交差感染は否定出来ないので、使い捨てを原則とした。ただ、現時点ではホルダーの供給体制が十分ではない可能性もあるので、過渡的には洗浄・消毒による患者ごとの交換でもやむを得ない。その場合は、洗浄の効果やホルダーの劣化に注意をして欲しい」と、渡邊卓さん。
ホルダーの使い捨て化によるコスト高も気になるところだが、「一時的には高く感じるかもしれないが、洗浄・消毒のための人件費や消耗品費、設備費などを考慮すると、必ずしも高いとは言い切れない」(渡邊卓さん)という。
ただし、今回JCCLSが示したガイドラインは、あくまでも試案という位置づけだ。今後、医療従事者などから意見を集約して、一定期間後に成案としてまとめる予定だという。
「どんな内容でも結構なので、ガイドラインに関する意見をどんどん寄せて欲しい」と、渡邊卓さんは話す。
厚労省が通知内容にこだわる理由
それにしても、JCCLSが示した採血手順と、厚労省が通知で示した手順の違いは依然として残るが、この点についてはどう受け止めれば良いのだろうか。厚労省医薬局安全対策課に聞いてみた。
「JCCLSなどが指摘するとおり、採血管が差し込まれたまま駆血帯を外すのは、採血管から血管内に逆流する危険性がある。その点に注意すれば、ガイドラインの方法でも構わない。だが、採血針のゴムスリーブの性能上の問題は残る。駆血帯を装着した状態のままで採血管を挿入すると、採血針のゴムスリーブから血液が漏れ出し、それがホルダーなどに付着して別の患者に交差感染するリスクは否定出来ない。採血針のゴムスリーブの性能が保証されておらず、ホルダーの使い回しもある以上、通知の内容を改めるわけにはいかない」と、厚労省の担当者は述べる。
つまり、厚労省としては、JCCLSのガイドラインの手順を認めつつも、ゴムスリーブの安全性が明確にされていない以上、通知の撤回は出来ないというわけだ。
ただ、ゴムスリーブの性能が保証されていなくても、交差感染のリスクはホルダーを患者ごとに使い捨てすれば解決するはずだが、「ホルダーは医療用具でないため、当局が使い捨て化を義務づけることは出来ない」(厚労省安全対策課)と、あくまでも通知の妥当性を主張する。
ならばJCCLSのガイドラインが示すとおり、各医療機関が自主的にホルダーを使い捨て化して、交差感染のリスクは回避すれば、駆血帯を外すタイミングは最後の採血管を抜いた後にしても構わないと言える。ゴムスリーブから血液が漏れ出し、採血者を汚染するリスクについても、採血者が手袋を着用すれば防止出来る。
「厚労省の通知に従うと、十分な量の採血がしにくくなったり、時間がかかってしまう。患者の血管に何度も穿刺することになれば、神経損傷などのリスクも増大する。厚労省の指摘するリスクとこれらリスクを勘案すると、やはり最後の採血管を抜いた後に駆血帯を外した方がより安全だと考える」と、渡邊卓さんは述べる。
今回の騒動によって、「やりにくくなった」という医療従事者などによる否定的な意見も少なくない。だが、この問題がこれ程までに騒がれるようになったのは、患者の安全への意識が高まっているからこそに他ならない。
「患者にとってどんな手順が安全で、かつ正しい結果が出るのかを考えるきっかけになればよい。メーカー側も品質管理をしっかり行い、医療機関に必要な情報開示をするよう努めて欲しい」と、勝田さんは話している。
○標準採血法ガイドラインの申し込み先:JCCLSの事務局(03-3669-9110)、あるいは学術広告社(03-3816-7678)まで。1冊500円(税別)。
○標準採血法ガイドラインに関する意見の受付先:JCCLSの事務局(03-3669-9110)まで。
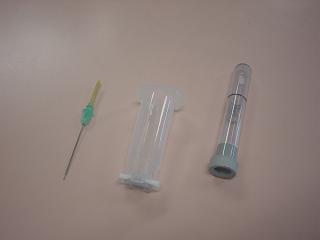
左から採血針、ホルダー、真空採血管。
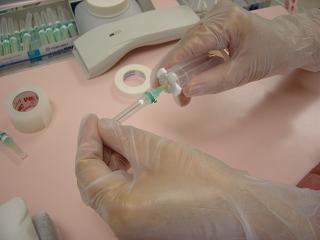
採血針をホルダーに差し込む様子。
下部の針で血管を穿刺し、ゴムスリーブで覆われた上部の針で採血管を穿刺する。
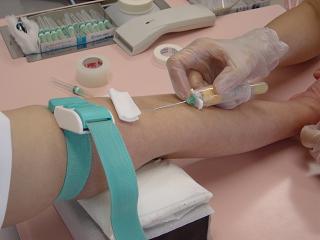
駆血帯を装着したまま、採血管をホルダーに差し込む。
採血中は、採血管内の穿刺針が採血した血液に接触しないように注意する。
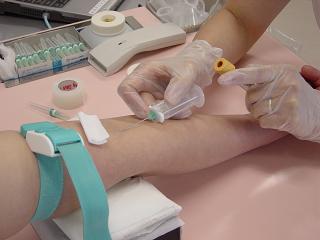
駆血帯を装着したまま、最後の採血管をホルダーから抜く。

採血管を抜いた状態で駆血帯を外す。
表1 「真空採血管の細菌汚染状況の推移」
| 採血管種別 | 製造会社 | 1988年 | 1997年 | 2003年 | |||
|---|---|---|---|---|---|---|---|
| 混濁件数 | 陽性率 | 混濁件数 | 陽性率 | 混濁件数 | 陽性率 | ||
| n/30 | (%) | n/30 | (%) | n/90 | (%) | ||
| 血清分離剤入り採血管 | A社 | 3 | 10.0 | 0 | 0.0 | 7 | 7.8 |
| B社 | 7 | 23.3 | 1 | 3.3 | 0 | 0.0 | |
| C社 | 25 | 83.3 | 0 | 0.0 | 0 | 0.0 | |
| D社 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | |
| E社 | NT | NT | NT | NT | 0 | 0.0 | |
| クエン酸Na入り採血管 | A社 | 22 | 73.3 | 10 | 33.3 | 90 | 100.0 |
| B社 | NT | NT | 11 | 36.7 | 90 | 100.0 | |
| C社 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | |
| D社 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | |
| ヘパリン入り採血管 | A社 | 5 | 16.7 | 0 | 0.0 | 0 | 0.0 |
| B社 | NT | NT | 0 | 0.0 | 17 | 18.9 | |
| C社 | 4 | 13.3 | 0 | 0.0 | 0 | 0.0 | |
| D社 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | |
- 注1.
- 「NT」は未実施、または検討不能。
- 注2.
- 2003年度の調査結果によると、A社の「血清分離剤入り採血管」からはバシラス属菌とグラム陰性桿菌を、「クエン酸Na入り採血管」からはマルトフィリア菌やセレウス菌などを検出した。また、B社の「クエン酸Na入り採血管」からはセラチア菌とマルトフィリア菌を、「ヘパリン入り採血管」からはミクロコッカス属菌を検出した。
出典:藤田保健衛生大学短期大学衛生技術科教授の勝田逸郎さんの研究論文より。
















